当患者专注于冠心病的药物治疗与复查时,可能会忽略夜间睡眠中一个隐蔽的健康威胁——阻塞性睡眠呼吸暂停(OSA)!它就像潜伏在枕边的 “风险因子”,悄悄影响着心脏健康。
一、惊人的关联:冠心病与睡眠呼吸暂停
许多冠心病朋友以为,只要按时吃药、定期复查,心脏就能安然无恙。但您知道吗?临床数据显示,冠心病患者中 OSA 患病率达 40%~80%,且 OSA 与心血管事件发生发展密切相关。合并 OSA 的冠心病患者,1 年内心梗、卒中风险增加近 4 倍,术后呼吸衰竭发生率升高 1.5~2.5 倍。
结合 2025 年最新围手术期管理专家共识草案核心观点及《成人阻塞性睡眠呼吸暂停高危人群筛查与管理专家共识》(中华医学会呼吸病学分会,2022) 等权威文献证实:阻塞性睡眠呼吸暂停(OSA)是冠心病患者心血管事件的‘加速器’,更是术后并发症的重要诱因。

OSA一种什么病?
简单说,就是你在睡觉时,喉咙里的肌肉过于放松,像一截软塌塌的水管一样把气道给堵住了,导致呼吸气流中断,身体缺氧把你短暂憋醒,然后你喘上几口气接着睡,但这个“睡着-憋住-憋醒-再睡着”的循环会整夜反复发生。你听到的巨大鼾声,其实就是气流奋力通过狭窄气道的声音,而突然的安静,就是气道完全被堵死、呼吸暂停的时刻。
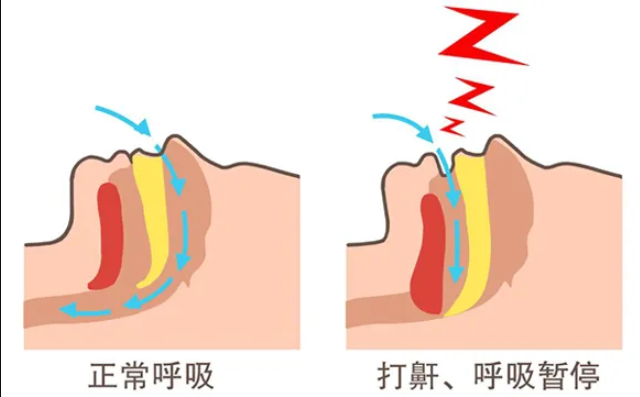
二、OSA 如何 “攻击” 脆弱的心脏?
OSA 对冠心病的危害并非偶然,而是通过多重机制持续伤害心血管系统。这个过程,就像一场对心血管系统的“夜间酷刑”。
呼吸暂停 → 夜间缺氧:气道堵塞,没有新鲜氧气进入肺部,血液中的氧气含量急剧下降。
缺氧 → 血管内皮损伤:血管内壁是一层娇嫩的“内皮”,没有氧气,它就会像干旱的土地一样开裂、受损。
损伤 → 胆固醇沉积:血液中的“坏”胆固醇(如低密度脂蛋白)正好趁机沉积在这些破损的“伤口”上。
沉积 → 斑块形成与破裂:日积月累,沉积物越堆越多,形成动脉粥样硬化斑块,让原本因冠心病就已狭窄的血管雪上加霜,轻则引发心绞痛,重则诱发急性心肌梗死。

对于冠心病患者,如果合并了睡眠呼吸暂停却不治疗,就等于在已经不堪重负的心脏上,又加了一把沉重的锁。
30秒自测,看看您是否有OSA风险:
✅ 夜间打鼾响亮且不规律,频繁憋气后惊醒;
✅ 日间极度嗜睡,开会、看电视甚至开车时都容易犯困;
✅ 晨起头痛、口干舌燥,夜尿次数增多;
✅ 血压难以控制,尤其是夜间或清晨高血压;
✅ 身体肥胖(尤其是腹型肥胖);
✅ 颈部粗短、小颌畸形和下颌后缩、咽腔狭窄或扁桃体中度以上肥大、腺样体增生、悬雍垂粗大。
另外,也可以通过居家佩戴睡眠监测血氧仪进行OSA筛查,需要警惕白天血氧饱和度正常,但夜间睡眠时血氧水平会大幅波动甚至骤降的情况。
如果您有以上情况,就需要高度警惕睡眠呼吸暂停,建议尽快前往医院进行PSG多导睡眠监测,这是诊断OSA的“金标准”,通常在睡眠中心进行。
三、全周期守护:从治疗到监测的 “黄金方案”
冠心病合并 OSA 的管理,需以 “CPAP 治疗 + 精准监测” 为核心,覆盖术前、术后及长期康复全阶段。
- 核心治疗:家用呼吸机是 “基础防线”
持续气道正压通气(CPAP)是 OSA 的一线治疗方案,能有效保持气道通畅,改善夜间缺氧:
术前 1~2 周启动治疗,可降低术后呼吸衰竭风险 40%,缩短 ICU 住院时间 30%;
术后需立即恢复使用,尤其在术后 3~4 天的 REM 睡眠反跳期,能预防致命性呼吸暂停;
长期使用可显著降低心梗、卒中复发风险,改善患者生活质量。

- 精准监测:心电 + 血氧 “双重预警”
冠心病合并 OSA 患者需同时关注心脏与呼吸状态,避免单一监测的盲区:
夜间血氧监测:通过记录最低血氧饱和度、氧减饱和指数,评估 OSA 控制效果,指导呼吸机压力调整;
动态心电监测:捕捉夜间缺氧诱发的心律失常,提前预警心梗、房颤等风险。
乐普睡眠呼吸管理解决方案
贴合共识的专业之选
针对治疗需求,乐普打造的 “睡眠呼吸机 + 动态心电记录仪 + 睡眠监测血氧仪” 组合,精准对接 2025 版专家共识要求,实现 “治疗 - 监测 - 管理” 闭环。
乐普无创睡眠呼吸机采用乐普LeRes-Control 算法控制技术,能够精确识别并智能调节准确识别AHI/AI/HI/OAI/CAI等多种呼吸事件,特别是中枢性呼吸事件,还支持CPAP、APAP、S、S/T、T等多种治疗模式,灵活适应不同用户的病情需求。

同时,呼吸机可智能互联乐普血氧仪、心电仪等产品,实现长程血氧、长程心电监控,实时监测睡眠血氧跌落次数及夜间缺氧水平,AI-ECG智能分析及预警由打鼾导致低血氧引发的心律不齐、卒中房颤等突发心脏风险,做到及时提示早期干预。
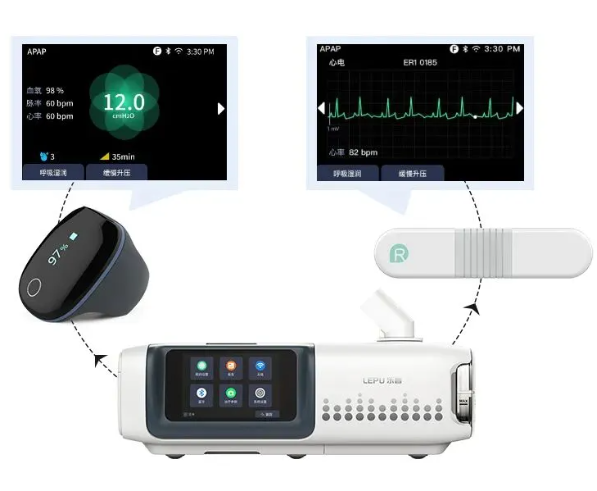
监测数据能够自动同步至手机及云平台,用户可随时随地查看详细的睡眠健康数据,一键获取专业报告与权威分析,让睡眠管理变得更加便捷高效。

 2026-05-15
2026-05-15
 2026-05-15
2026-05-15
